Introducción Curiosamente, no nos damos cuenta de lo complicado que es tragar hasta que no tenemos un problema. La necesidad y la capacidad para alimentarse está presente en todos los seres vivos desde el nacimiento. Simplemente es supervivencia. El desarrollo de las estructuras y habilidades necesarias para comer comienzan ya desde el primer trimestre de […]
Archivos Mensuales: febrero 2017
Introducción Siempre hemos oído que la adolescencia es una época de cambios y también de mucha vulnerabilidad, pero hay toda una serie de mitos respecto a ella: “Las hormonas hacen que los jóvenes se vuelvan locos”. Aunque sí es cierto que hay un aumento de una serie de hormonas, éstas no determinan por sí solas el comportamiento. […]
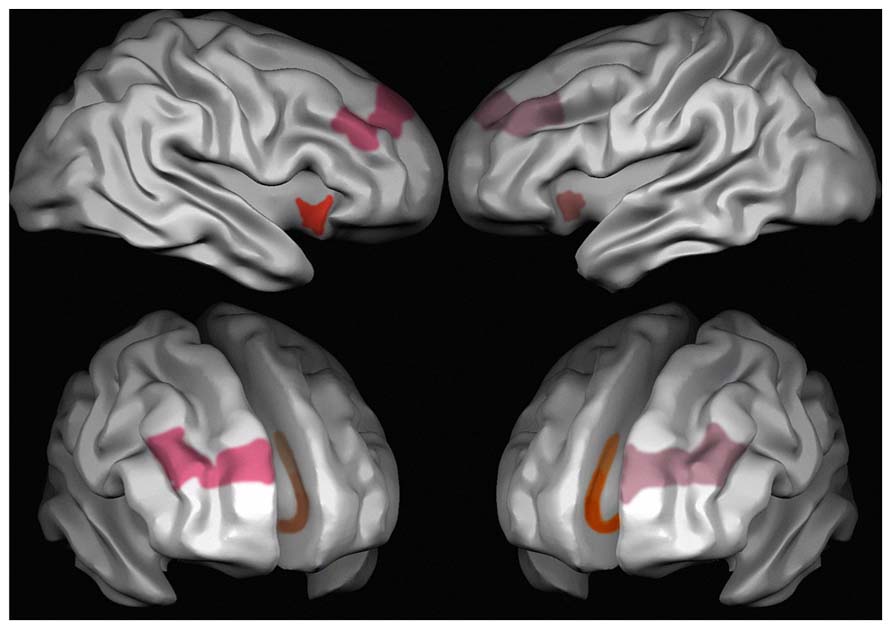
Porque le cuesta a mi hijo/a, alumno/a concentrarse, realizar las tareas y mantenerse tranquilo? Si conocemos como funciona su desarrollo cognitivo tendremos otra perspectiva desde la que mirar estas situaciones conflictivas. Desarrollo de los procesos de control cognitivo en niños y adolescentes: atención, inhibición de respuesta y memoria de trabajo. Las técnicas de neuroimagen nos […]
Introducción Los Trastornos del Espectro del Autismo (TEA) son el segundo motivo de consulta en neuropediatría, solo superado (afortunadamente de forma aplastante) por los trastornos por déficit de atención con o sin hiperactividad (TDA-TDAH). Primera aproximación realista al TEA: Lorna Wing La conceptualización del TEA ha ido variando desde 1912 a través de distintos autores pero es […]
Introducción La enfermedad de Parkinson (EP) se trata de una enfermedad neurodegenerativa que se caracteriza por la muerte de neuronas dopaminérgicas de la vía nigroestriada. [1] Se manifiesta de forma diferente en cada persona tanto en la sintomatología como en los años de evolución y responde de forma diferente al tratamiento neurorehabilitador. A simple vista, podemos ver […]
Introducción Cada vez vemos más en las aulas, niños que por tener 5 años y estar en Educación Infantil se ven obligados a crecer más rápido de lo que se merecen. Hay cosas que simplemente han de cocerse a fuego lento para que el resultado sea el esperado y sea un proceso natural y con calma. […]
Introducción Las neuronas de nuestro cerebro se comunican entre sí a través de impulsos eléctricos. A pesar de que la suma de estos campos eléctricos provocados por billones de neuronas es 10.000 veces inferior a los de una pila de uso común, existen técnicas que nos permiten amplificar y observar en forma de oscilaciones las […]
Introducción Creemos que el único lugar del cuerpo humano donde se toman decisiones es en el cerebro. Sin embargo, sabemos que el corazón hace algo más que bombear sangre. Concretamente, en este órganos se alojan cerca de 40.000 neuronas que forman un sistema nervioso independiente capaz de tomar decisiones. Al contrario que el resto de […]
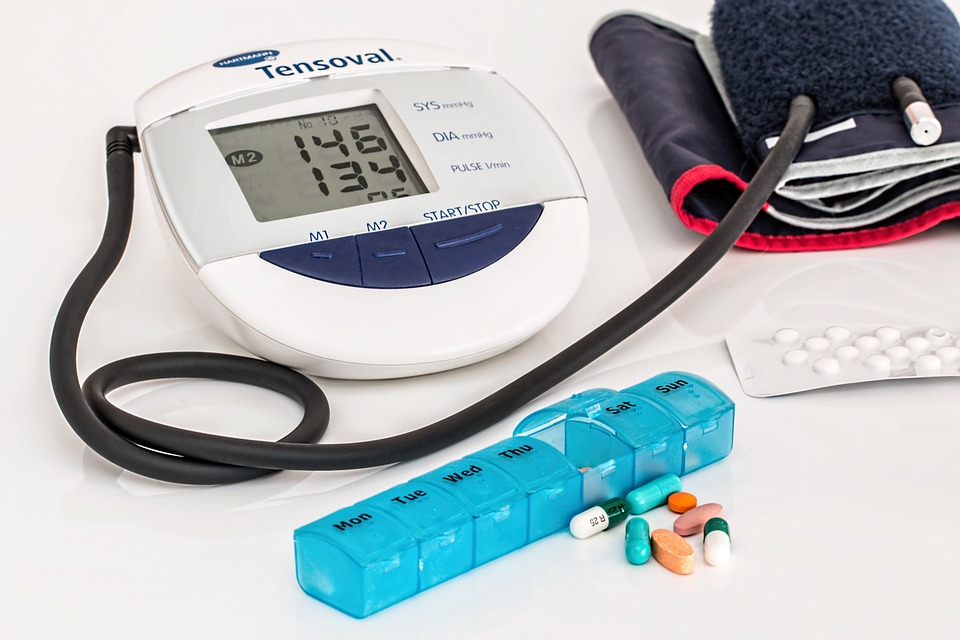
Introducción Siguiendo el hilo del último artículo sobre trastornos psicofisiológicos hoy me gustaría hablaros de uno de ellos, la Hipertensión Arterial. Definimos la Hipertensión Arterial como el aumento crónico de la presión arterial, siendo ésta la fuerza que ejerce la sangre a su paso por los vasos sanguíneos. Normalmente, para su diagnostico se realiza a partir de […]
Introducción Como parte inherente de nuestra evolución, el ser humano posee una serie de emociones que le permiten adaptarse a las circunstancias que un entorno tan variable. Hay que entender por emoción un proceso psicológico básico mediante el cual el organismo se adapta a lo que el entorno demanda y, a mayores, tiene una función comunicativa para […]
- 1
- 2